编者按
据《IDF全球糖尿病地图》第11版显示,中国已然成为全球糖尿病患者数量最多的国家,防治工作刻不容缓。胰岛素是糖尿病治疗的重要组成部分,而预混胰岛素因便利性被广泛使用,但存在肩部效应及作用持续时间不足等局限。德谷门冬双胰岛素克服了这些缺点,其含 70% 超长效德谷胰岛素和 30% 速效门冬胰岛素,能分别提供稳定长效和餐时降血糖作用。
上期的荟萃分析中显示,与预混胰岛素相比,德谷门冬双胰岛素可显著降低血糖水平、胰岛素剂量和低血糖事件。目前,关于德谷门冬双胰岛素临床使用尚无指南,专家意见多集中在特殊人群使用、给药时间及强化治疗等方面,但从不同配方预混胰岛素转换后的德谷胰岛素剂量研究不足。因此,“Switching from Premixed Insulin to Insulin Degludec/Insulin Aspart for the Management of Type 2 Diabetes Mellitus: Implications of a Real-World Study on Insulin Degludec Dosing”旨在调查中国2型糖尿病(T2DM)患者从预混胰岛素转换后德谷胰岛素的真实世界剂量,以助临床医生优化德谷门冬双胰岛素的使用!

泱泱之华夏,巍巍一大国。在这片古老而广袤的土地上,糖尿病患者群体庞大且复杂,但其临床特征与西方人群存在显著差异。面对这一挑战,北京大学第一医院的研究者们怀揣着对生命健康的敬畏与对科学真相的执着追求,立足中国,以“Switching from Premixed Insulin to Insulin Degludec/Insulin Aspart for the Management of Type 2 Diabetes Mellitus: Implications of a Real-World Study on Insulin Degludec Dosing”为题的真实世界研究,旨在探究中国人群的治疗需求,并为从预混胰岛素转换至IDeg/Asp的患者提供了宝贵的剂量调整参考。结果显示,德谷门冬双胰岛素在血糖控制方面显著优于预混胰岛素,可有效降低每日胰岛素总剂量和注射频率,有望成为老年糖尿病患者管理的更优选择。

真实世界研究:探究预混胰岛素转换后德谷门冬双胰岛素剂量
研究设计
本研究为一项单中心、回顾性、单臂队列研究,纳入了在北京大学第一医院接受“面对面远程”糖尿病自我管理支持模式治疗的2型糖尿病(T2DM)患者。该支持模式由多学科团队提供,团队成员包括糖尿病专家、糖尿病教育护士、糖尿病护理从业人员和营养师,分别通过线下和线上相结合的方式为患者提供疾病自我管理教育和支持。
纳入标准:
2016年10月至2023年12月在北京大学第一医院糖尿病门诊登记的T2DM患者(T2DM的诊断标准依据《中国2型糖尿病防治指南》);
注册时年龄≥18周岁;
治疗方案从预混胰岛素或其类似物改为德谷门冬双胰岛素;
在两次标准随访期间,预混胰岛素和德谷门冬双胰岛素均使用≥6个月,一次随访在转换后3个月,另一次在转换后6个月。
排除标准
转换前、转换后3个月或6个月缺乏糖化血红蛋白(HbA1c)数据;
患有其他代谢性疾病(如甲状腺功能亢进症或甲状腺功能减退症);
患有严重心脑血管疾病(如心肌梗死和中风)或恶性肿瘤。
数据收集
分别采集患者治疗转换前,以及转换后3个月和6个月时的数据,包括年龄、性别、体重、体重指数(BMI)、病程、合并症(高血压、高脂血症)、预混胰岛素和德谷门冬双胰岛素的剂量及使用频率、糖化血红蛋白(HbA1c)、空腹血糖(FBG)以及餐后血糖(PBG)。
统计分析
采用SPSS 24.0和GraphPad Prism 10.1进行数据分析。对定量数据进行正态性检验,正态分布数据以均值±标准差(xˉ±s)表示,非正态分布数据以中位数(四分位间距,IQR)表示。分类数据以频数(百分比)表示,并使用Fisher精确检验进行分析。使用单因素重复测量方差分析(ANOVA)比较不同时间点的HbA1c、FBG和PBG水平。使用双因素重复测量方差分析,根据胰岛素类型(低比例和中比例预混胰岛素)、年龄和病程进行亚组分析。使用SPSS中的自动分箱方法,以相等间隔将年龄和病程分为亚组。HbA1c分为4个亚组(≤7%、>7%且≤8%、>8%且≤9%、>9%)。以P值<0.05为统计学显著性水平。
注:低比例预混胰岛素包括重组人胰岛素(30R)、门冬胰岛素30和精蛋白锌赖脯胰岛素(25R),中等比例预混胰岛素包括重组人胰岛素(50R)、门冬胰岛素50和精蛋白锌赖脯胰岛素(50R)。
研究结果
患者特征
本研究共纳入从预混胰岛素转换为德谷门冬双胰岛素治疗的患者99例,其中男性57例(占比57.58%),女性42例(占比42.42%)。患者的平均年龄为65.38岁±8.13岁,平均体重为70.12kg±11.03kg,平均体重指数(BMI)为25.71kg/m2±4.43kg/m2,平均病程为19.10年±8.20年。合并症方面,64例患者(64.65%)患有高血压,75例患者(75.76%)患有高脂血症。在治疗转换前,77例患者(77.78%)使用低比例预混胰岛素,22例患者(22.22%)使用中等比例预混胰岛素。转换前的基线水平为:中位HbA1c为7.75%(四分位间距:7.30%~8.93%),中位FBG为8.20mmol/L(四分位间距:7.00~9.40mmol/L),中位PBG为10.50mmol/L(四分位间距:8.98~12.03mmol/L)。
血糖变化
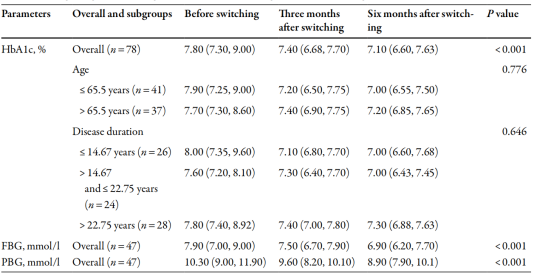
从预混胰岛素转换为德谷门冬双胰岛素后,患者的HbA1c、FBG和PBG水平在3个月和6个月时均显著降低(均P<0.001,见表2)。此外,我们根据患者的年龄或病程将患者分为亚组,但在各亚组之间未观察到HbA1c水平的显著差异(表1)。
表1. 转换后HbA1c和血糖的变化
注射剂量
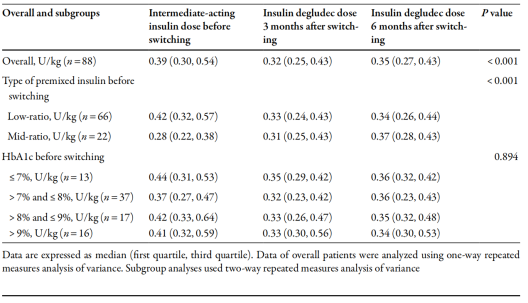
转换为德谷门冬双胰岛素后,患者的每日总剂量在3个月时为0.46 U/kg(四分位间距:0.35,0.62),在6个月时为0.49 U/kg(四分位间距:0.39,0.62),均显著低于转换前预混胰岛素的剂量0.57 U/kg(四分位间距:0.42,0.75)(P< 0.001)。此外,转换后3个月和6个月,德谷胰岛素的剂量显著低于中效胰岛素的剂量。进一步分析发现,当根据预混胰岛素的类型将患者分为亚组时,与使用低比例预混胰岛素的患者相比,使用德谷门冬双胰岛素的患者在3个月和6个月时的日剂量分别降低了21.43%和19.05%(P< 0.001),当患者根据转换前的HbA1c水平分为4个亚组时,各亚组之间的德谷胰岛素剂量变化无显著差异(表2)。
表2. 德谷胰岛素的每日剂量相对于中效胰岛素的剂量
注射频率
转换后,有13名患者从每日两次预混胰岛素改为每日一次德谷门冬双胰岛素(P< 0.001),其余患者保持每日两次的注射频率不变(表2)。
研究结论
德谷门冬双胰岛素在血糖控制方面优于预混胰岛素,能够降低每日总剂量和注射频率。鉴于其较低的低血糖风险,德谷门冬双胰岛素可能是老年患者糖尿病管理的较优选择。在转换至德谷门冬双胰岛素时,预混胰岛素中中效胰岛素的剂量可作为调整德谷胰岛素剂量的参考依据。
李昂教授专访,解析德谷门冬双胰岛素剂临床中的剂量转换
1.中国剂量转换探究数据有限,真实世界研究应运而生
在本次采访中,李昂教授指出,德谷门冬双胰岛素自两年前进入医院和医保后,其处方情况便受到关注。首年数据显示,该药物表现出独特稳定性:使用者既包括新诊断患者,也涵盖从其他治疗方案转换而来的患者。如今,它不再仅被视为预混胰岛素的基础组成部分,而是作为一个独立且重要的角色存在,完全区别于传统印象中的类别。这促使课题组深入探究其使用群体保持稳定的原因,以及转换治疗方案的具体情况和背后因素。然而,截至去年年末,中国相关真实世界数据仍然十分有限,课题组认为有必要对中国地区的真实数据进行深入研究,以进一步丰富中国在这一领域的数据积累。因为,截至目前,德谷门冬双胰岛素在胰岛素治疗方案可达约20%甚至更高,这也意味着其背后必然有其独到之处。
2.德谷门冬双胰岛素疗效与安全性并重
鉴于本研究属于真实世界研究,纳入了所有符合条件的患者。结果发现,德谷门冬双胰岛素的定位与中国糖尿病防治指南(2024版)(简称“CDS指南”)及中国老年糖尿病指南基本一致。其中,德谷胰岛素作为超长效类似物,相比传统预混胰岛素(包括NPH等)为主的方案,更稳定且低血糖风险更低。因此,相较于预混胰岛素和单纯德谷胰岛素治疗,德谷门冬双胰岛素作为联合制剂兼具两者特点,可能在老年患者中更具优势。对此,既往指南、RCT及本研究都有这样的验证,在本研究中,患者平均年龄约为65岁,且在开始胰岛素治疗时,大多数患者的平均病程已超过10年。结果显示,无论是老年患者还是非老年患者,其剂量和治疗效果均较为一致。这表明,治疗方案与指南建议相符,真实世界数据也显示出良好的血糖控制效果,同时低血糖风险相对较低。
在疗效方面,观察到患者在转换为德谷门冬双胰岛素后,无论是采用一天一针还是一天两针的方案,HbA1c的控制稳定性都很好,整体降低了将近0.7个百分点。这表明,对于过去使用预混胰岛素控制不佳的患者,德谷门冬双胰岛素能够实现较好的中长期血糖控制稳定性。究其原因,一方面得益于德谷门冬双胰岛素本身的疗效,另一方面得益于其剂量调整。过去,使用预混胰岛素时,医生和患者可能会因为担心低血糖风险而不敢增加剂量,导致血糖控制不理想。而德谷门冬双胰岛素较低的低血糖风险,使医生可以更积极地根据空腹血糖情况调整胰岛素剂量,同时通过其他方式调整餐后血糖,从而实现更精准的血糖管理。基于上述特点,李昂教授认为德谷门冬双胰岛素的疗效是一方面,其安全性则为后续的剂量调整和长期稳定性提供了保障。然而,由于德谷门冬双胰岛素在真实世界中的处方量有限,一年以上的数据样本量会相对较少。因此,李昂教授表示后续会持续跟进,并补充低血糖数据,以验证其在一年甚至两年的长期使用中是否能保持良好的稳定性和调整效果。
3.德谷门冬双胰岛素的药代动力学特性与剂量调整
在采访中,李昂教授强调,从预混胰岛素转换为德谷门冬胰岛素时,剂量可减少约20%。这是因为NPH和预混胰岛素存在一些问题:NPH作用时间有限,睡前注射虽能控制空腹血糖,但可能增加夜间低血糖风险;预混胰岛素的速效和中效成分叠加会产生“肩”效应,增加老年患者的血糖控制难度。相比之下,德谷门冬胰岛素具有长效特点,固定比例且剂量可调,没有明显的峰值效应,能更好地控制一针或两针方案,降低老年患者的餐后及夜间低血糖风险。这一点得到了研究和临床经验的支持。
因此,预混胰岛素转换为德谷门冬胰岛素时,需根据患者情况调整剂量,以确保低血糖风险可控,同时发挥长效胰岛素的优势。
4.从动态平衡到基层实践,进一步深化德谷门冬双胰岛素的未来应用
李昂教授提到,后续的研究计划分为几个层面。首先,后续将关注胰岛素制剂的动态平衡,后续研究将关注胰岛素制剂的动态平衡,优化治疗方案,并重点研究德谷门冬双胰岛素的稳定使用群体及其相关特性。其次,与三级医院相比,基层医院预混胰岛素使用比例相对较高,因此,未来应更关注其在基层医院的广泛需求和患者群体,以更好地推动其在基层的应用。此外,本次研究仅为胰岛素剂量转换提供了初步方向。但在基层,预混胰岛素使用比例较高,如何安全转换是关键。后续我们将基于现有数据和基层实践,持续关注双胰岛素的真实世界使用特点,尤其是从预混胰岛素转换的患者情况,推动胰岛素处方的优化。
张俊清教授点评:德谷门冬双胰岛素在临床中的优势
张俊清教授
T2DM作为一种慢性、终生进展性疾病,绝大多数患者在疾病中晚期都需要胰岛素治疗,然而复杂的治疗方案和对低血糖的恐惧往往会影响其起始应用胰岛素治疗的积极性和依从性,造成胰岛素应用延迟、血糖控制不佳等情况。德谷门冬双胰岛素作为全球首个可溶性双胰岛素制剂,其由70%的德谷胰岛素(基础胰岛素)和30%的门冬胰岛素(餐时胰岛素)双组分构成,两组成分独立存在,互不影响,应用时无需混匀可兼顾空腹与餐后血糖控制。多项随机对照研究及真实世界研究证实德谷门冬双胰岛素降糖疗效优异,且低血糖风险较低。相较于传统的预混胰岛素和基础-餐时胰岛素治疗模式,实现了更好的血糖控制并减少了注射剂量和注射次数,优化了当前胰岛素治疗模式。
本项研究主要聚焦于T2DM患者从预混胰岛素转换为德谷门冬双胰岛素的疗效。结果证实,转换为德谷门冬双胰岛素后,患者的HbA1c、FBG和PBG水平显著降低,且胰岛素日总剂量减少,这与既往研究结果一致,也进一步凸显了德谷门冬双胰岛素在血糖控制和胰岛素剂量优化方面的优势。
值得关注的是,低血糖作为胰岛素治疗中的常见不良事件,在老年患者或肾功能不全患者中更为突出。然而德谷门冬双胰岛素通过优化两种胰岛素的比例和作用时间,显著降低了低血糖的发生率。且本此研究发现,年龄和病程对德谷门冬双胰岛素降低HbA1c的效果无显著影响,这表明德谷门冬双胰岛素在老年患者中具有良好的应用前景,尤其适合低血糖风险高的老年糖尿病患者。
参考文献:Wu Y, Zhang J, Li A. Switching from Premixed Insulin to Insulin Degludec/Insulin Aspart for the Management of Type 2 Diabetes Mellitus: Implications of a Real-World Study on Insulin Degludec Dosing. Diabetes Ther. 2024 Dec;15(12):2515-2523. doi: 10.1007/s13300-024-01663-x.
2 comments
据《IDF全球糖尿病地图》第11版显示,中国已然成为全球糖尿病患者数量最多的国家,防治工作刻不容缓。胰岛素是糖尿病治疗的重要组成部分,而预混胰岛素因便利性被广泛使用,但存在肩部效应及作用持续时间不足等局限。德谷门冬双胰岛素克服了这些缺点,其含 70% 超长效德谷胰岛素和 30% 速效门冬胰岛素,能分别提供稳定长效和餐时降血糖作用。
上期的荟萃分析中显示,与预混胰岛素相比,德谷门冬双胰岛素可显著降低血糖水平、胰岛素剂量和低血糖事件。目前,关于德谷门冬双胰岛素临床使用尚无指南,专家意见多集中在特殊人群使用、给药时间及强化治疗等方面,但从不同配方预混胰岛素转换后的德谷胰岛素剂量研究不足。因此,“Switching from Premixed Insulin to Insulin Degludec/Insulin Aspart for the Management of Type 2 Diabetes Mellitus: Implications of a Real-World Study on Insulin Degludec Dosing”旨在调查中国2型糖尿病(T2DM)患者从预混胰岛素转换后德谷胰岛素的真实世界剂量,以助临床医生优化德谷门冬双胰岛素的使用!

泱泱之华夏,巍巍一大国。在这片古老而广袤的土地上,糖尿病患者群体庞大且复杂,但其临床特征与西方人群存在显著差异。面对这一挑战,北京大学第一医院的研究者们怀揣着对生命健康的敬畏与对科学真相的执着追求,立足中国,以“Switching from Premixed Insulin to Insulin Degludec/Insulin Aspart for the Management of Type 2 Diabetes Mellitus: Implications of a Real-World Study on Insulin Degludec Dosing”为题的真实世界研究,旨在探究中国人群的治疗需求,并为从预混胰岛素转换至IDeg/Asp的患者提供了宝贵的剂量调整参考。结果显示,德谷门冬双胰岛素在血糖控制方面显著优于预混胰岛素,可有效降低每日胰岛素总剂量和注射频率,有望成为老年糖尿病患者管理的更优选择。

真实世界研究:探究预混胰岛素转换后德谷门冬双胰岛素剂量
研究设计
本研究为一项单中心、回顾性、单臂队列研究,纳入了在北京大学第一医院接受“面对面远程”糖尿病自我管理支持模式治疗的2型糖尿病(T2DM)患者。该支持模式由多学科团队提供,团队成员包括糖尿病专家、糖尿病教育护士、糖尿病护理从业人员和营养师,分别通过线下和线上相结合的方式为患者提供疾病自我管理教育和支持。
纳入标准:
2016年10月至2023年12月在北京大学第一医院糖尿病门诊登记的T2DM患者(T2DM的诊断标准依据《中国2型糖尿病防治指南》);
注册时年龄≥18周岁;
治疗方案从预混胰岛素或其类似物改为德谷门冬双胰岛素;
在两次标准随访期间,预混胰岛素和德谷门冬双胰岛素均使用≥6个月,一次随访在转换后3个月,另一次在转换后6个月。
排除标准
转换前、转换后3个月或6个月缺乏糖化血红蛋白(HbA1c)数据;
患有其他代谢性疾病(如甲状腺功能亢进症或甲状腺功能减退症);
患有严重心脑血管疾病(如心肌梗死和中风)或恶性肿瘤。
数据收集
分别采集患者治疗转换前,以及转换后3个月和6个月时的数据,包括年龄、性别、体重、体重指数(BMI)、病程、合并症(高血压、高脂血症)、预混胰岛素和德谷门冬双胰岛素的剂量及使用频率、糖化血红蛋白(HbA1c)、空腹血糖(FBG)以及餐后血糖(PBG)。
统计分析
采用SPSS 24.0和GraphPad Prism 10.1进行数据分析。对定量数据进行正态性检验,正态分布数据以均值±标准差(xˉ±s)表示,非正态分布数据以中位数(四分位间距,IQR)表示。分类数据以频数(百分比)表示,并使用Fisher精确检验进行分析。使用单因素重复测量方差分析(ANOVA)比较不同时间点的HbA1c、FBG和PBG水平。使用双因素重复测量方差分析,根据胰岛素类型(低比例和中比例预混胰岛素)、年龄和病程进行亚组分析。使用SPSS中的自动分箱方法,以相等间隔将年龄和病程分为亚组。HbA1c分为4个亚组(≤7%、>7%且≤8%、>8%且≤9%、>9%)。以P值<0.05为统计学显著性水平。
注:低比例预混胰岛素包括重组人胰岛素(30R)、门冬胰岛素30和精蛋白锌赖脯胰岛素(25R),中等比例预混胰岛素包括重组人胰岛素(50R)、门冬胰岛素50和精蛋白锌赖脯胰岛素(50R)。
研究结果
患者特征
本研究共纳入从预混胰岛素转换为德谷门冬双胰岛素治疗的患者99例,其中男性57例(占比57.58%),女性42例(占比42.42%)。患者的平均年龄为65.38岁±8.13岁,平均体重为70.12kg±11.03kg,平均体重指数(BMI)为25.71kg/m2±4.43kg/m2,平均病程为19.10年±8.20年。合并症方面,64例患者(64.65%)患有高血压,75例患者(75.76%)患有高脂血症。在治疗转换前,77例患者(77.78%)使用低比例预混胰岛素,22例患者(22.22%)使用中等比例预混胰岛素。转换前的基线水平为:中位HbA1c为7.75%(四分位间距:7.30%~8.93%),中位FBG为8.20mmol/L(四分位间距:7.00~9.40mmol/L),中位PBG为10.50mmol/L(四分位间距:8.98~12.03mmol/L)。
血糖变化
从预混胰岛素转换为德谷门冬双胰岛素后,患者的HbA1c、FBG和PBG水平在3个月和6个月时均显著降低(均P<0.001,见表2)。此外,我们根据患者的年龄或病程将患者分为亚组,但在各亚组之间未观察到HbA1c水平的显著差异(表1)。
表1. 转换后HbA1c和血糖的变化

注射剂量
转换为德谷门冬双胰岛素后,患者的每日总剂量在3个月时为0.46 U/kg(四分位间距:0.35,0.62),在6个月时为0.49 U/kg(四分位间距:0.39,0.62),均显著低于转换前预混胰岛素的剂量0.57 U/kg(四分位间距:0.42,0.75)(P< 0.001)。此外,转换后3个月和6个月,德谷胰岛素的剂量显著低于中效胰岛素的剂量。进一步分析发现,当根据预混胰岛素的类型将患者分为亚组时,与使用低比例预混胰岛素的患者相比,使用德谷门冬双胰岛素的患者在3个月和6个月时的日剂量分别降低了21.43%和19.05%(P< 0.001),当患者根据转换前的HbA1c水平分为4个亚组时,各亚组之间的德谷胰岛素剂量变化无显著差异(表2)。
表2. 德谷胰岛素的每日剂量相对于中效胰岛素的剂量

注射频率
转换后,有13名患者从每日两次预混胰岛素改为每日一次德谷门冬双胰岛素(P< 0.001),其余患者保持每日两次的注射频率不变(表2)。
研究结论
德谷门冬双胰岛素在血糖控制方面优于预混胰岛素,能够降低每日总剂量和注射频率。鉴于其较低的低血糖风险,德谷门冬双胰岛素可能是老年患者糖尿病管理的较优选择。在转换至德谷门冬双胰岛素时,预混胰岛素中中效胰岛素的剂量可作为调整德谷胰岛素剂量的参考依据。
李昂教授专访,解析德谷门冬双胰岛素剂临床中的剂量转换
1.中国剂量转换探究数据有限,真实世界研究应运而生
在本次采访中,李昂教授指出,德谷门冬双胰岛素自两年前进入医院和医保后,其处方情况便受到关注。首年数据显示,该药物表现出独特稳定性:使用者既包括新诊断患者,也涵盖从其他治疗方案转换而来的患者。如今,它不再仅被视为预混胰岛素的基础组成部分,而是作为一个独立且重要的角色存在,完全区别于传统印象中的类别。这促使课题组深入探究其使用群体保持稳定的原因,以及转换治疗方案的具体情况和背后因素。然而,截至去年年末,中国相关真实世界数据仍然十分有限,课题组认为有必要对中国地区的真实数据进行深入研究,以进一步丰富中国在这一领域的数据积累。因为,截至目前,德谷门冬双胰岛素在胰岛素治疗方案可达约20%甚至更高,这也意味着其背后必然有其独到之处。
2.德谷门冬双胰岛素疗效与安全性并重
鉴于本研究属于真实世界研究,纳入了所有符合条件的患者。结果发现,德谷门冬双胰岛素的定位与中国糖尿病防治指南(2024版)(简称“CDS指南”)及中国老年糖尿病指南基本一致。其中,德谷胰岛素作为超长效类似物,相比传统预混胰岛素(包括NPH等)为主的方案,更稳定且低血糖风险更低。因此,相较于预混胰岛素和单纯德谷胰岛素治疗,德谷门冬双胰岛素作为联合制剂兼具两者特点,可能在老年患者中更具优势。对此,既往指南、RCT及本研究都有这样的验证,在本研究中,患者平均年龄约为65岁,且在开始胰岛素治疗时,大多数患者的平均病程已超过10年。结果显示,无论是老年患者还是非老年患者,其剂量和治疗效果均较为一致。这表明,治疗方案与指南建议相符,真实世界数据也显示出良好的血糖控制效果,同时低血糖风险相对较低。
在疗效方面,观察到患者在转换为德谷门冬双胰岛素后,无论是采用一天一针还是一天两针的方案,HbA1c的控制稳定性都很好,整体降低了将近0.7个百分点。这表明,对于过去使用预混胰岛素控制不佳的患者,德谷门冬双胰岛素能够实现较好的中长期血糖控制稳定性。究其原因,一方面得益于德谷门冬双胰岛素本身的疗效,另一方面得益于其剂量调整。过去,使用预混胰岛素时,医生和患者可能会因为担心低血糖风险而不敢增加剂量,导致血糖控制不理想。而德谷门冬双胰岛素较低的低血糖风险,使医生可以更积极地根据空腹血糖情况调整胰岛素剂量,同时通过其他方式调整餐后血糖,从而实现更精准的血糖管理。基于上述特点,李昂教授认为德谷门冬双胰岛素的疗效是一方面,其安全性则为后续的剂量调整和长期稳定性提供了保障。然而,由于德谷门冬双胰岛素在真实世界中的处方量有限,一年以上的数据样本量会相对较少。因此,李昂教授表示后续会持续跟进,并补充低血糖数据,以验证其在一年甚至两年的长期使用中是否能保持良好的稳定性和调整效果。
3.德谷门冬双胰岛素的药代动力学特性与剂量调整
在采访中,李昂教授强调,从预混胰岛素转换为德谷门冬胰岛素时,剂量可减少约20%。这是因为NPH和预混胰岛素存在一些问题:NPH作用时间有限,睡前注射虽能控制空腹血糖,但可能增加夜间低血糖风险;预混胰岛素的速效和中效成分叠加会产生“肩”效应,增加老年患者的血糖控制难度。相比之下,德谷门冬胰岛素具有长效特点,固定比例且剂量可调,没有明显的峰值效应,能更好地控制一针或两针方案,降低老年患者的餐后及夜间低血糖风险。这一点得到了研究和临床经验的支持。
因此,预混胰岛素转换为德谷门冬胰岛素时,需根据患者情况调整剂量,以确保低血糖风险可控,同时发挥长效胰岛素的优势。
4.从动态平衡到基层实践,进一步深化德谷门冬双胰岛素的未来应用
李昂教授提到,后续的研究计划分为几个层面。首先,后续将关注胰岛素制剂的动态平衡,后续研究将关注胰岛素制剂的动态平衡,优化治疗方案,并重点研究德谷门冬双胰岛素的稳定使用群体及其相关特性。其次,与三级医院相比,基层医院预混胰岛素使用比例相对较高,因此,未来应更关注其在基层医院的广泛需求和患者群体,以更好地推动其在基层的应用。此外,本次研究仅为胰岛素剂量转换提供了初步方向。但在基层,预混胰岛素使用比例较高,如何安全转换是关键。后续我们将基于现有数据和基层实践,持续关注双胰岛素的真实世界使用特点,尤其是从预混胰岛素转换的患者情况,推动胰岛素处方的优化。
张俊清教授点评:德谷门冬双胰岛素在临床中的优势
张俊清教授
T2DM作为一种慢性、终生进展性疾病,绝大多数患者在疾病中晚期都需要胰岛素治疗,然而复杂的治疗方案和对低血糖的恐惧往往会影响其起始应用胰岛素治疗的积极性和依从性,造成胰岛素应用延迟、血糖控制不佳等情况。德谷门冬双胰岛素作为全球首个可溶性双胰岛素制剂,其由70%的德谷胰岛素(基础胰岛素)和30%的门冬胰岛素(餐时胰岛素)双组分构成,两组成分独立存在,互不影响,应用时无需混匀可兼顾空腹与餐后血糖控制。多项随机对照研究及真实世界研究证实德谷门冬双胰岛素降糖疗效优异,且低血糖风险较低。相较于传统的预混胰岛素和基础-餐时胰岛素治疗模式,实现了更好的血糖控制并减少了注射剂量和注射次数,优化了当前胰岛素治疗模式。
本项研究主要聚焦于T2DM患者从预混胰岛素转换为德谷门冬双胰岛素的疗效。结果证实,转换为德谷门冬双胰岛素后,患者的HbA1c、FBG和PBG水平显著降低,且胰岛素日总剂量减少,这与既往研究结果一致,也进一步凸显了德谷门冬双胰岛素在血糖控制和胰岛素剂量优化方面的优势。
值得关注的是,低血糖作为胰岛素治疗中的常见不良事件,在老年患者或肾功能不全患者中更为突出。然而德谷门冬双胰岛素通过优化两种胰岛素的比例和作用时间,显著降低了低血糖的发生率。且本此研究发现,年龄和病程对德谷门冬双胰岛素降低HbA1c的效果无显著影响,这表明德谷门冬双胰岛素在老年患者中具有良好的应用前景,尤其适合低血糖风险高的老年糖尿病患者。
参考文献:Wu Y, Zhang J, Li A. Switching from Premixed Insulin to Insulin Degludec/Insulin Aspart for the Management of Type 2 Diabetes Mellitus: Implications of a Real-World Study on Insulin Degludec Dosing. Diabetes Ther. 2024 Dec;15(12):2515-2523. doi: 10.1007/s13300-024-01663-x.
2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言