编者按
在第85届美国糖尿病协会科学年会(ADA 2025)上,以“SOUL研究:口服司美格鲁肽对心血管高危2型糖尿病(T2DM)患者结局影响”为主题的专题研讨会引发全球瞩目。继该研究主要结果于2025年美国心脏病学会(ACC)年会公布并同步发表于《新英格兰医学杂志》之后,研究团队于ADA 2025进一步系统解析了其亚组数据及临床启示。为此,本刊特邀SOUL研究全球主要研究团队专家——美国北卡罗来纳大学糖尿病护理中心主任John Buse教授和英国伦敦大学学院(UCL)心脏病学专家John Deanfield教授分享深刻洞见,共同探讨口服胰高糖素样肽-1受体激动剂(GLP-1RA)如何重塑心血管-肾脏-代谢(CKM)综合管理策略。
一、口服与注射剂型心血管获益一致!GLP-1RA改变疾病进程,口服剂型更便捷可及
作为首个证实口服GLP-1RA心血管获益的大规模优效性心血管结局研究(CVOT),SOUL研究的阳性结果树立了该领域新的里程碑。其严谨的设计与清晰的结果为后续讨论奠定了坚实基础。对此,两位专家分享了精彩见解。
John Buse教授指出,SOUL研究的核心价值在于首次证实口服司美格鲁肽与注射制剂具有同等的心血管保护作用。中位随访49.5个月的数据显示,口服司美格鲁肽显著降低主要心血管不良事件(MACE)风险达14%(HR 0.86,95%CI:0.77~0.96)(图1),其中非致死性心肌梗死风险降幅尤为显著,达26%(HR 0.74)[1]。这一结果与注射剂型司美格鲁肽的SUSTAIN 6(HR 0.74)和SELECT(HR 0.80)研究高度一致,共同证实了不同剂型的司美格鲁肽分子均能改善心血管结局[2,3]。
同时,John Deanfield教授强调,近年来GLP-1RA已彻底重塑治疗格局。其获益不仅限于糖尿病患者,更扩展至无糖尿病的心血管疾病患者群体,表明这类药物具有改变基础疾病进程的能力。SOUL研究的关键突破在于证明这些已被证实的获益,如今可以通过口服疗法获得,这将极大提高治疗的可及性和处方的便利性。
二、SOUL研究关键亚组分析:为个体化精准治疗提供指导
SOUL研究的预设亚组分析对临床实践具有重要指导意义,其结果能够帮助临床医生识别最能从中获益的患者群体,并解答了关键的药物联用疑问。这些发现对于实现精准个体化治疗至关重要。
SGLT2i背景治疗的协同价值
John Buse教授指出,SOUL研究的预设亚组分析解答的关键临床问题之一,即为GLP-1RA与钠-葡萄糖共转运蛋白2抑制剂(SGLT2i)能否产生协同增效的作用。该研究中,基线时SGLT2i的使用率为26.9%,研究期间有49%的患者接受了SGLT2i治疗。结果显示,无论基线是否使用SGLT2i,口服司美格鲁肽的MACE获益均保持一致(基线使用者HR 0.89,非使用者HR 0.84,P交互作用=0.65),且联合或不联合SGLT2i治疗的安全性相似[4]。口服司美格鲁肽在降低心肌梗死、卒中和心血管死亡方面的获益,与患者基线时是否使用SGLT2i无关。
亚洲人群卒中风险高,口服GLP-1RA降低MACE高达27%,凸显临床价值
John Deanfield教授强调了卒中预防的至关重要性,指出卒中不仅严重影响患者生活质量,还会增加后续心血管疾病发生风险。值得注意的是,SOUL研究中亚洲人群占比近1/4(23.4%)。亚组分析显示,在亚洲人群中,口服司美格鲁肽降低MACE风险达27%(HR 0.73),显著高于整体人群[5]。鉴于亚洲患者卒中发生率较高,口服司美格鲁肽在卒中预防方面的价值显得尤为关键。虽然在SOUL研究的整体人群中,非致死性卒中以及致死/非致死性卒中风险均有降低趋势但未达统计学显著性,但对于首发卒中患者,该药物可有效预防卒中复发,并显著降低非致死性心肌梗死风险(HR 0.56)[6]。这一发现为卒中高负担地区提供了重要的双重保护策略:既预防卒中复发,又降低卒中后心血管事件风险。
BMI分层:获益广泛,不受体重影响
John Buse教授强调,无论将基线BMI按≤30或>30 kg/m2划分,还是采用更细的分组(≤25、>25~≤30、>30~≤35、>35 kg/m2)进行分析,口服司美格鲁肽的MACE获益在不同BMI亚组间均无显著差异(P交互作用均不显著)。这表明,无论患者是否合并超重/肥胖,其获得的心血管保护作用均保持一致。
血糖谱全覆盖:口服GLP-1RA心血管获益贯穿宽范围HbA1c分层
John Buse教授指出,SOUL研究首次明确证实基线HbA1c水平影响口服司美格鲁肽的心血管获益。根据基线HbA1c水平分层(>8%和≤8%)的亚组分析显示,在HbA1c>8%亚组中,口服司美格鲁肽降低MACE风险达27%(HR 0.73,95%CI:0.62~0.86),表现出显著更大的获益(P交互作用=0.017)。这一发现在更细化的HbA1c分层分析(≤7%、>7%~≤8%、>8%~≤9%和>9%)也得到一致印证(P交互作用=0.037)[7](图2)。此结论与2025年一项基于10项GLP-1RA CVOT的荟萃分析结果一致,该荟萃分析同样显示在基线HbA1c较高的患者中,GLP-1RA带来的MACE获益更大(P交互作用=0.021)[8]。因此,在临床实践中,优先为血糖控制较差的心血管高危患者启用GLP-1RA治疗,可带来更显著心血管获益。
三、机制突破:GLP-1RA多效性超越代谢改善,揭示强效疾病修饰作用
GLP-1RA所展现的心血管获益显著超出了其改善代谢指标所能解释的范围,这促使研究者们深入探索其潜在的作用机制。充分理解这些多效性机制,对于认识此类药物的疾病修饰潜力至关重要。
John Buse教授指出,GLP-1RA心血管获益的核心机制并非单纯依赖血糖或体重的改善。既往研究(如LEADER介导分析)表明,HbA1c的变化仅能解释约20%的心血管获益[9]。如果降糖是主要机制,那么二肽基肽酶-4抑制剂(DPP-4i)等其他降糖药物也应显示出类似的心血管保护效果,但实际情况却并非如此。SOUL研究支持GLP-1RA的心血管保护作用,源于其多效性机制,包括抗炎、改善内皮功能以及稳定动脉斑块等直接血管作用。
John Deanfield教授对此解读道,这种独特的作用机制赋予了GLP-1RA超越传统代谢管理的“疾病修饰”能力。SELECT研究为此提供了强有力的证据,该研究证明即使在非糖尿病人群中,司美格鲁肽仍可显著降低MACE风险达20%[3],进一步证实了其心血管获益独立于降糖效应。未来研究需深入探索GLP-1RA与新型降脂药或抗凝药物联合应用的治疗潜力。
四、剂型突破:口服GLP-1RA成为破解临床实践瓶颈的利器
口服GLP-1RA剂型的成功研发与验证,被视为一项关键突破,有望解决其广泛应用中面临的“恐针”障碍和可及性问题,为更广泛的患者群体接受这一有效疗法创造了条件。两位教授高度评价了口服剂型的实践价值。
克服“恐针”障碍,提升可及性与依从性
John Deanfield教授指出,注射剂型是GLP-1RA应用的主要障碍之一。SOUL研究首次证实口服疗法在心血管获益方面与注射剂型效果相当,这对三类人群意义非凡:①年轻人群:更易接受长期口服治疗,有助于心血管疾病预防的关口前移;②资源有限地区人群:显著简化药物的冷链运输、储存及给药流程;③注射抗拒者:能够消除与注射相关的心理负担及潜在的社会歧视感,从而改善治疗依从性。
推动心血管科医生处方模式变革
John Deanfield教授进一步指出,当前GLP-1RA在心内科的处方率低,主要受限于可及性、成本及医生熟悉度。值得注意的是,SOUL研究纳入的患者已接受充分的抗动脉粥样硬化治疗,但仍观察到口服GLP-1RA带来显著的心血管残余风险降低。这一证据强烈要求心内科医生将GLP-1RA纳入心血管二级预防的“新基石”策略——即在经典的降压、调脂、抗凝“三联疗法”基础上,增加GLP-1RA治疗作为第四支柱。
John Buse教授则强调了用药规范的重要性,指出口服司美格鲁肽通过严格遵守用药规范(晨起空腹服用,服药30分钟后进食),可实现与注射剂等效的血药浓度。临床实践中需重点关注两方面:高危人群优先,即优先考虑确诊动脉粥样硬化性心血管疾病(ASCVD)/慢性肾脏病(CKD)的T2DM患者,尤其是血糖控制欠佳者和亚洲人群;强化用药教育,必须向患者明确强调严格遵循空腹服药指南,以保障足够的生物利用度。
五、总结与展望:从治疗到预防的治疗模式转变
参考文献
1. McGuire DK, et al. N Engl J Med. 2025; 392(20): 2001-2012.
2. Marso SP, et al. N Engl J Med. 2016; 375(19):1834-1844.
3. Lincoff AM, et al. N Engl J Med. 2023; 389(24): 2221-2232.
4. Marx N, et al. Circulation. 2025; 151(23): 1639-1650.
5. Lee MMY, et al. Diabetes Care. 2025; 48(3): 489-493.
6. Inzucchi SE. ADA 2025: Stroke Outcomes in SOUL.
7. Buse J. ADA 2025 Symposium: Associations between HbA1c, BMI, and Outcomes.
8. Lee MMY, et al. Diabetes Care. 2025; 48(5): 846-859.
9. Marso SP, et al. N Engl J Med. 2016; 375(4): 311-322.
2 comments
在第85届美国糖尿病协会科学年会(ADA 2025)上,以“SOUL研究:口服司美格鲁肽对心血管高危2型糖尿病(T2DM)患者结局影响”为主题的专题研讨会引发全球瞩目。继该研究主要结果于2025年美国心脏病学会(ACC)年会公布并同步发表于《新英格兰医学杂志》之后,研究团队于ADA 2025进一步系统解析了其亚组数据及临床启示。为此,本刊特邀SOUL研究全球主要研究团队专家——美国北卡罗来纳大学糖尿病护理中心主任John Buse教授和英国伦敦大学学院(UCL)心脏病学专家John Deanfield教授分享深刻洞见,共同探讨口服胰高糖素样肽-1受体激动剂(GLP-1RA)如何重塑心血管-肾脏-代谢(CKM)综合管理策略。
一、口服与注射剂型心血管获益一致!GLP-1RA改变疾病进程,口服剂型更便捷可及
作为首个证实口服GLP-1RA心血管获益的大规模优效性心血管结局研究(CVOT),SOUL研究的阳性结果树立了该领域新的里程碑。其严谨的设计与清晰的结果为后续讨论奠定了坚实基础。对此,两位专家分享了精彩见解。
John Buse教授指出,SOUL研究的核心价值在于首次证实口服司美格鲁肽与注射制剂具有同等的心血管保护作用。中位随访49.5个月的数据显示,口服司美格鲁肽显著降低主要心血管不良事件(MACE)风险达14%(HR 0.86,95%CI:0.77~0.96)(图1),其中非致死性心肌梗死风险降幅尤为显著,达26%(HR 0.74)[1]。这一结果与注射剂型司美格鲁肽的SUSTAIN 6(HR 0.74)和SELECT(HR 0.80)研究高度一致,共同证实了不同剂型的司美格鲁肽分子均能改善心血管结局[2,3]。
同时,John Deanfield教授强调,近年来GLP-1RA已彻底重塑治疗格局。其获益不仅限于糖尿病患者,更扩展至无糖尿病的心血管疾病患者群体,表明这类药物具有改变基础疾病进程的能力。SOUL研究的关键突破在于证明这些已被证实的获益,如今可以通过口服疗法获得,这将极大提高治疗的可及性和处方的便利性。
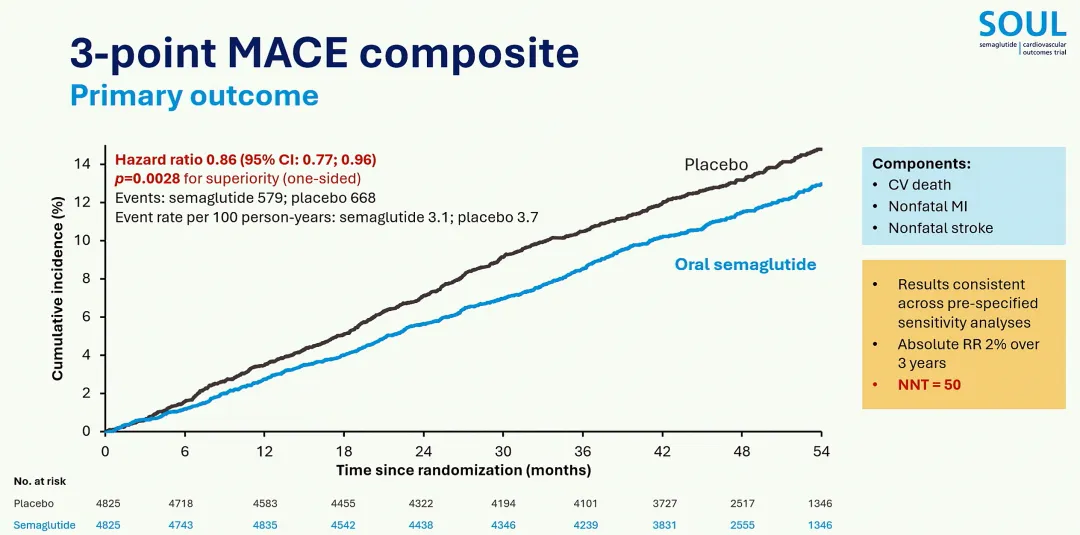
图1. SOUL研究主要终点:口服司美格鲁肽显著降低3点MACE
二、SOUL研究关键亚组分析:为个体化精准治疗提供指导
SOUL研究的预设亚组分析对临床实践具有重要指导意义,其结果能够帮助临床医生识别最能从中获益的患者群体,并解答了关键的药物联用疑问。这些发现对于实现精准个体化治疗至关重要。
SGLT2i背景治疗的协同价值
John Buse教授指出,SOUL研究的预设亚组分析解答的关键临床问题之一,即为GLP-1RA与钠-葡萄糖共转运蛋白2抑制剂(SGLT2i)能否产生协同增效的作用。该研究中,基线时SGLT2i的使用率为26.9%,研究期间有49%的患者接受了SGLT2i治疗。结果显示,无论基线是否使用SGLT2i,口服司美格鲁肽的MACE获益均保持一致(基线使用者HR 0.89,非使用者HR 0.84,P交互作用=0.65),且联合或不联合SGLT2i治疗的安全性相似[4]。口服司美格鲁肽在降低心肌梗死、卒中和心血管死亡方面的获益,与患者基线时是否使用SGLT2i无关。
亚洲人群卒中风险高,口服GLP-1RA降低MACE高达27%,凸显临床价值
John Deanfield教授强调了卒中预防的至关重要性,指出卒中不仅严重影响患者生活质量,还会增加后续心血管疾病发生风险。值得注意的是,SOUL研究中亚洲人群占比近1/4(23.4%)。亚组分析显示,在亚洲人群中,口服司美格鲁肽降低MACE风险达27%(HR 0.73),显著高于整体人群[5]。鉴于亚洲患者卒中发生率较高,口服司美格鲁肽在卒中预防方面的价值显得尤为关键。虽然在SOUL研究的整体人群中,非致死性卒中以及致死/非致死性卒中风险均有降低趋势但未达统计学显著性,但对于首发卒中患者,该药物可有效预防卒中复发,并显著降低非致死性心肌梗死风险(HR 0.56)[6]。这一发现为卒中高负担地区提供了重要的双重保护策略:既预防卒中复发,又降低卒中后心血管事件风险。
BMI分层:获益广泛,不受体重影响
John Buse教授强调,无论将基线BMI按≤30或>30 kg/m2划分,还是采用更细的分组(≤25、>25~≤30、>30~≤35、>35 kg/m2)进行分析,口服司美格鲁肽的MACE获益在不同BMI亚组间均无显著差异(P交互作用均不显著)。这表明,无论患者是否合并超重/肥胖,其获得的心血管保护作用均保持一致。
血糖谱全覆盖:口服GLP-1RA心血管获益贯穿宽范围HbA1c分层
John Buse教授指出,SOUL研究首次明确证实基线HbA1c水平影响口服司美格鲁肽的心血管获益。根据基线HbA1c水平分层(>8%和≤8%)的亚组分析显示,在HbA1c>8%亚组中,口服司美格鲁肽降低MACE风险达27%(HR 0.73,95%CI:0.62~0.86),表现出显著更大的获益(P交互作用=0.017)。这一发现在更细化的HbA1c分层分析(≤7%、>7%~≤8%、>8%~≤9%和>9%)也得到一致印证(P交互作用=0.037)[7](图2)。此结论与2025年一项基于10项GLP-1RA CVOT的荟萃分析结果一致,该荟萃分析同样显示在基线HbA1c较高的患者中,GLP-1RA带来的MACE获益更大(P交互作用=0.021)[8]。因此,在临床实践中,优先为血糖控制较差的心血管高危患者启用GLP-1RA治疗,可带来更显著心血管获益。
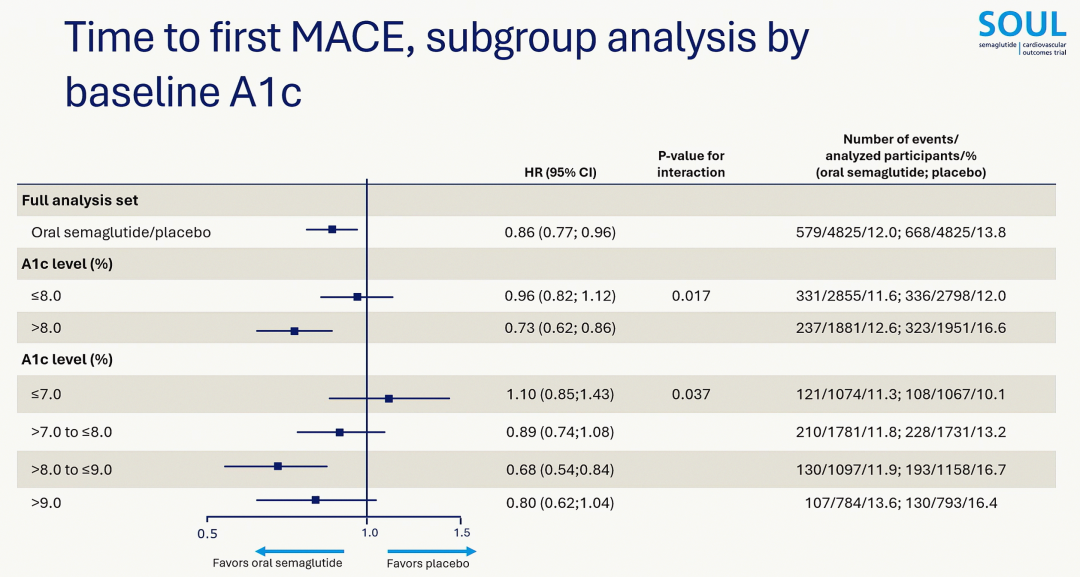
图2. 根据基线HbA1c的亚组分析:较高HbA1c组心血管获益更显著
三、机制突破:GLP-1RA多效性超越代谢改善,揭示强效疾病修饰作用
GLP-1RA所展现的心血管获益显著超出了其改善代谢指标所能解释的范围,这促使研究者们深入探索其潜在的作用机制。充分理解这些多效性机制,对于认识此类药物的疾病修饰潜力至关重要。
John Buse教授指出,GLP-1RA心血管获益的核心机制并非单纯依赖血糖或体重的改善。既往研究(如LEADER介导分析)表明,HbA1c的变化仅能解释约20%的心血管获益[9]。如果降糖是主要机制,那么二肽基肽酶-4抑制剂(DPP-4i)等其他降糖药物也应显示出类似的心血管保护效果,但实际情况却并非如此。SOUL研究支持GLP-1RA的心血管保护作用,源于其多效性机制,包括抗炎、改善内皮功能以及稳定动脉斑块等直接血管作用。
John Deanfield教授对此解读道,这种独特的作用机制赋予了GLP-1RA超越传统代谢管理的“疾病修饰”能力。SELECT研究为此提供了强有力的证据,该研究证明即使在非糖尿病人群中,司美格鲁肽仍可显著降低MACE风险达20%[3],进一步证实了其心血管获益独立于降糖效应。未来研究需深入探索GLP-1RA与新型降脂药或抗凝药物联合应用的治疗潜力。
四、剂型突破:口服GLP-1RA成为破解临床实践瓶颈的利器
口服GLP-1RA剂型的成功研发与验证,被视为一项关键突破,有望解决其广泛应用中面临的“恐针”障碍和可及性问题,为更广泛的患者群体接受这一有效疗法创造了条件。两位教授高度评价了口服剂型的实践价值。
克服“恐针”障碍,提升可及性与依从性
John Deanfield教授指出,注射剂型是GLP-1RA应用的主要障碍之一。SOUL研究首次证实口服疗法在心血管获益方面与注射剂型效果相当,这对三类人群意义非凡:①年轻人群:更易接受长期口服治疗,有助于心血管疾病预防的关口前移;②资源有限地区人群:显著简化药物的冷链运输、储存及给药流程;③注射抗拒者:能够消除与注射相关的心理负担及潜在的社会歧视感,从而改善治疗依从性。
推动心血管科医生处方模式变革
John Deanfield教授进一步指出,当前GLP-1RA在心内科的处方率低,主要受限于可及性、成本及医生熟悉度。值得注意的是,SOUL研究纳入的患者已接受充分的抗动脉粥样硬化治疗,但仍观察到口服GLP-1RA带来显著的心血管残余风险降低。这一证据强烈要求心内科医生将GLP-1RA纳入心血管二级预防的“新基石”策略——即在经典的降压、调脂、抗凝“三联疗法”基础上,增加GLP-1RA治疗作为第四支柱。
John Buse教授则强调了用药规范的重要性,指出口服司美格鲁肽通过严格遵守用药规范(晨起空腹服用,服药30分钟后进食),可实现与注射剂等效的血药浓度。临床实践中需重点关注两方面:高危人群优先,即优先考虑确诊动脉粥样硬化性心血管疾病(ASCVD)/慢性肾脏病(CKD)的T2DM患者,尤其是血糖控制欠佳者和亚洲人群;强化用药教育,必须向患者明确强调严格遵循空腹服药指南,以保障足够的生物利用度。
五、总结与展望:从治疗到预防的治疗模式转变

参考文献
1. McGuire DK, et al. N Engl J Med. 2025; 392(20): 2001-2012.
2. Marso SP, et al. N Engl J Med. 2016; 375(19):1834-1844.
3. Lincoff AM, et al. N Engl J Med. 2023; 389(24): 2221-2232.
4. Marx N, et al. Circulation. 2025; 151(23): 1639-1650.
5. Lee MMY, et al. Diabetes Care. 2025; 48(3): 489-493.
6. Inzucchi SE. ADA 2025: Stroke Outcomes in SOUL.
7. Buse J. ADA 2025 Symposium: Associations between HbA1c, BMI, and Outcomes.
8. Lee MMY, et al. Diabetes Care. 2025; 48(5): 846-859.
9. Marso SP, et al. N Engl J Med. 2016; 375(4): 311-322.
2 comments











 京公网安备 11010502033361号
京公网安备 11010502033361号
发布留言